Материал для раздела невролога Маликова Дмитрия Константиновича
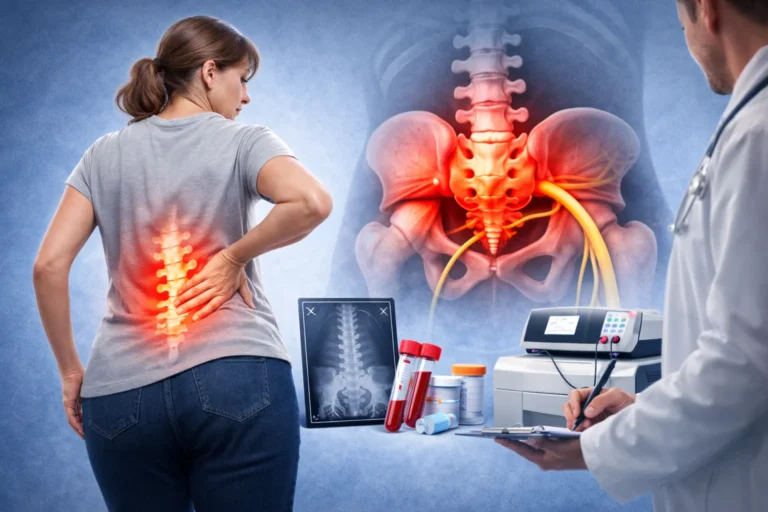
Синдром грушевидной мышцы — это состояние, при котором спазмированная, воспалённая или перегруженная грушевидная мышца раздражает или сдавливает седалищный нерв. В результате появляются боли в ягодице, дискомфорт в пояснично-крестцовой области, а иногда — онемение, покалывание и боль по задней поверхности бедра и голени. Это состояние относят к причинам глубокой ягодичной боли и нередко путают с ишиасом, радикулопатией или последствиями грыжи поясничного отдела.
Проблема в том, что синдром грушевидной мышцы часто остаётся недооценённым. Он может маскироваться под обычную боль в пояснице или защемление седалищного нерва. При этом подход к лечению здесь отличается: важно не только снять боль, но и устранить мышечный спазм, восстановить механику таза и бедра, а также исключить другие причины компрессии нерва.
Что такое грушевидная мышца
Грушевидная мышца расположена глубоко в ягодичной области. Она начинается от крестца, проходит через большое седалищное отверстие и прикрепляется к большому вертелу бедренной кости. Эта мышца участвует во вращении бедра наружу, стабилизации тазобедренного сустава и контроле движений таза при ходьбе. Рядом с ней проходит седалищный нерв, поэтому при спазме, отёке или анатомических особенностях мышца может стать источником выраженного болевого синдрома.
У части людей имеются анатомические варианты прохождения седалищного нерва относительно грушевидной мышцы. Именно поэтому у одних даже при нагрузках симптомов не возникает, а у других развивается стойкая боль и иррадиация в ногу.
Почему развивается синдром грушевидной мышцы
Наиболее частые причины — перегрузка мышцы, её спазм, локальное воспаление, микротравмы или рубцовые изменения в глубокой ягодичной области. Спровоцировать проблему могут длительное сидение, работа за рулём, бег, велонагрузка, тренировки без адекватного восстановления, падение на ягодицу, неправильная техника упражнений, а также компенсаторное напряжение на фоне нарушений осанки или проблем в пояснично-крестцовом отделе.
Дополнительную роль играют воспалительные изменения окружающих тканей и ухудшение скольжения нерва в глубокой ягодичной области. Если мышца постоянно остаётся в гипертонусе, она начинает механически раздражать нерв, а это поддерживает боль и формирует замкнутый круг: боль усиливает спазм, а спазм — боль.
Кто входит в группу риска
Чаще синдром встречается у людей, которые много сидят, водят автомобиль, работают в офисе, занимаются бегом или велосипедным спортом, а также у пациентов после травм таза и ягодичной области. У женщин это состояние наблюдается чаще, что частично связывают с анатомическими особенностями таза и биомеханикой тазобедренной области.
Основные симптомы
Классический симптом — боль глубоко в ягодице. Она может быть ноющей, жгучей, тянущей или стреляющей. Часто боль усиливается при длительном сидении, подъёме по лестнице, ходьбе, беге, попытке повернуть бедро или наклониться вперёд. У некоторых пациентов дискомфорт становится заметнее после долгой поездки в машине или рабочего дня за компьютером.
Если в процесс вовлекается седалищный нерв, боль может распространяться по задней поверхности бедра, иногда доходить до голени или стопы. Также возможны покалывание, мурашки, чувство жжения, онемение и слабость в ноге. Именно из-за этого синдром грушевидной мышцы часто принимают за ишиас, хотя источник проблемы в данном случае находится не в позвоночнике, а в глубокой ягодичной области.
- боль в ягодице с одной стороны;
- усиление боли при сидении;
- иррадиация в бедро или голень;
- дискомфорт при вращении бедра;
- ощущение скованности в тазу;
- онемение или покалывание по ходу седалищного нерва.
Когда нужно обратиться к врачу
Обратиться к неврологу стоит, если боль в ягодице или по задней поверхности ноги сохраняется дольше нескольких дней, регулярно возвращается, усиливается при сидении или мешает нормально ходить. Особенно важно не откладывать консультацию, если появляются слабость в стопе, выраженное онемение, нарушение походки, сильная ночная боль или симптомы не уменьшаются на фоне отдыха. Эти признаки требуют не только осмотра, но и исключения других причин — грыжи диска, поражения корешков, патологии крестцово-подвздошного сустава, сосудистых и объёмных процессов.
Как врач ставит диагноз
Синдром грушевидной мышцы — это диагноз исключения. Это значит, что врачу важно не просто найти болезненную мышцу, а убедиться, что симптомы не вызваны другой патологией. На первом этапе оцениваются жалобы, связь боли с сидением и движением, наличие иррадиации, онемения и мышечной слабости. Затем проводится осмотр с провокационными тестами, которые растягивают или напрягают грушевидную мышцу. Среди наиболее известных — FAIR-тест, тест Пейса, тест Битти и тест Фрайберга. Появление типичной боли во время таких тестов повышает вероятность диагноза, но само по себе его не подтверждает.
Для уточнения причины могут использоваться инструментальные методы. МРТ пояснично-крестцового отдела помогает исключить грыжу диска и радикулопатию. МРТ или УЗИ области таза и ягодицы нужны, когда требуется оценить мягкие ткани, исключить отёк, гематому, воспаление или другие причины компрессии. Электронейромиография может применяться для оценки проводимости по седалищному нерву и поиска участка нарушения. Хотя одного идеального теста не существует, сочетание жалоб, осмотра и визуализации позволяет поставить диагноз значительно точнее.
Чем синдром грушевидной мышцы отличается от ишиаса
Ишиас — это общий термин для боли по ходу седалищного нерва. Он описывает симптом, а не точную причину. Причина ишиаса может находиться в поясничном отделе позвоночника, в области корешков, в мягких тканях таза или в самой зоне прохождения нерва. При синдроме грушевидной мышцы источник раздражения нерва расположен именно рядом с грушевидной мышцей. Поэтому у пациента часто есть сочетание глубокой ягодичной боли и неврологических жалоб, которые усиливаются при сидении и определённых движениях бедра.
Лечение синдрома грушевидной мышцы
Лечение обычно начинают консервативно. Основа терапии — снижение нагрузки, работа со спазмом мышцы и постепенное восстановление нормальной биомеханики движения. В остром периоде врач может рекомендовать кратковременное ограничение провоцирующей активности, нестероидные противовоспалительные препараты, иногда миорелаксанты. Если боль имеет выраженный нейропатический компонент, могут рассматриваться препараты, применяемые при боли по ходу нерва.
Однако ключевой метод лечения — физическая терапия. Наиболее часто рекомендуются индивидуально подобранные упражнения на растяжение грушевидной мышцы, мобилизацию тазобедренного сустава, укрепление ягодичных мышц и стабилизацию корпуса. Именно сочетание растяжения, мануальных техник и постепенного восстановления движения даёт лучший эффект у большинства пациентов.
- миофасциальный релиз;
- мягкие мануальные техники;
- работа с триггерными точками;
- нейродинамические упражнения для улучшения скольжения нерва;
- коррекция двигательных привычек и позы сидения.
Если консервативная терапия не помогает, врач может обсуждать инъекционные методы. В литературе описаны инъекции анестетиков, кортикостероидов и ботулинического токсина под визуальным контролем. Они могут уменьшать боль и спазм, но подбираются индивидуально и не заменяют реабилитацию. Хирургическое лечение рассматривают редко — в резистентных случаях, когда длительное консервативное лечение неэффективно и есть подтверждение компрессии нерва.
Что важно помнить пациенту
Самолечение при подозрении на синдром грушевидной мышцы — не лучшая тактика. Боль в ягодице и ноге действительно может быть связана с мышцей, но может и указывать на грыжу диска, радикулопатию, воспаление крестцово-подвздошного сустава или другую проблему. Поэтому главная задача — не просто временно уменьшить симптомы, а понять их источник.
Кроме того, при этом синдроме редко помогает только покой. Полное ограничение активности на долгий срок обычно не решает проблему. Намного важнее правильно дозировать нагрузку, убрать провоцирующие факторы и начать восстановление под контролем специалиста.
Профилактика
- не сидеть подолгу без перерывов;
- делать разминку при работе за компьютером и в поездках;
- дозировать беговые и силовые нагрузки;
- следить за техникой упражнений;
- укреплять ягодичные мышцы и мышцы корпуса;
- не игнорировать боль после травм и перегрузок.
Вывод
Синдром грушевидной мышцы — частая, но не всегда очевидная причина боли в ягодице, пояснично-крестцовой области и по задней поверхности ноги. Он развивается, когда грушевидная мышца раздражает или сдавливает седалищный нерв, и может напоминать ишиас или заболевания поясничного отдела позвоночника. Наиболее эффективный подход — это точная диагностика, исключение других причин боли и комплексное лечение с акцентом на физическую терапию и восстановление нормальной функции мышц и таза.
Где ещё можно читать полезную информацию о здоровье
Мы регулярно делимся полезными материалами о здоровье, современных методах лечения и профилактике заболеваний позвоночника в наших социальных сетях.
Там публикуются рекомендации врачей, разборы распространённых проблем, ответы на вопросы пациентов и новости медицинского центра.
Подписывайтесь, чтобы получать актуальную информацию о здоровье позвоночника и современных методах лечения.